در اینجا به علائم و نشانه های سرطان لنفوم ثانویه یا لنفوم هوچکین میپردازیم، در این خصوص باید گفت این نوع سرطان بسته به نوع لنفوم و جای آن، دارای علائم و نشانه های مختلفی میباشد. البته گاهی این امکان وجود دارد که تا زمانی که غدد لنف بزرگ نشدهاند، علائمی را در بدن ایجاد نکنند و شخص متوجه آن نگردد.
تشخیص سرطان غدد لنفاوی با آزمایش و روش های مختلف، معمولا آزمایشات و روش های رایجی برای سرطان لنفوم یا هوچکین انجام می شود که عبارتند از :
این موارد به شرح زیر میباشد :
این نمونه خون، برای بررسی های لازم، به یک آزمایشگاه پاتولوژی منتقل می شود. این آزمایش ها همچنین در مورد کارکرد سایر اندام ها مانند کبد و کلیه، اطلاعاتی را در اختیار پزشک قرار میدهد، بعد از آنکه آزمایش انجام می شود و پزشک نوع سرطان را تشخیص دهد، در مورد سرطان به بیمار توضیحاتی می دهد و بهترین درمان را به بیمار یشنهاد می دهد.
درباره ی درمان این سرطان باید بگوییم که سرطان در گره های لنفاوی به عوامل مختلفی از جمله اندازه و محل تومور بستگی دارد و همچنین به متاستاز یا گسترش بیماری به سایر نقاط بدن نیز بستگی دارد. جراحی یکی از راه های درمان است در واقع درمان جراحی ممکن است برای برخی از انواع سرطان متاستاتیک که به گره های لنفاوی گسترش یافته اند، به کار رود.
دیگر راهای درمان سرطان گره های لنفاوی ممکن است شامل شیمی درمانی، پیوند سلول های بنیادی و سایر درمان های معمول سرطانی باشد.
در واقع سرطان غدد لنفاوی در مراحل اولیه تشخیص، قابل درمان می باشد، اما به دلیل اینکه این سرطان، سلول های ایمنی بدن را درگیر می کند در صورت عدم درمان به موقع، ممکن است به صورت خطرناک و بدخیم شده و پس از تکثیر در بدن، بسیار خطرناک و کشنده خواهد بود.
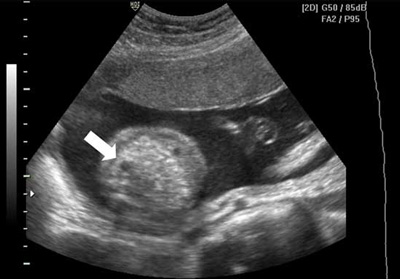
سونوگرافی آنومالی چیست و چه زمانی انجام می گردد؟ به سونوگرافی گفته میشود که در سه ماهه دوم بارداری یعنی از هفته ۱۳ تا ۲۸ بارداری انجام می شود و معمولا این سونو در هفته های ۱۸ تا ۲۰ بارداری انجام میشود که در آن محل قرار گرفتن جنین، شکل و اندازه صورت و دست ها را نشان میدهد و یک تصویر کلی از جنین را به خوبی در این سونوگرافی میتوانید ببینید در واقع تک تک اعضای حیاتی جنین مثل قلب و مغز و کلیه و معده و غیره مورد بررسی قرار میگیرد و هرگونه ناهنجاری مثل سوراخ های قلب، بطن های مغز و غیره نیز چک میشود. این سونو گرافی در اواسط بارداری برای کنترل رشد خوب و سلامتی فرزند توصیه می شود.
نکته مهم این است که هدف از این اسکن، بررسی سلامت کودک شما و تعیین جنسیت کودک است و همانطور که در بالا اشاره نموده ایم در این اسکن سونوگرافر رشد کودک و سلامت اندام های حیاتی بدن و ساختار قسمت های مختلف بدن را بررسی کند. در واقع این اسکن برای شناسایی و ارزیابی هر اختلال قابل توجهی که کودک ممکن است در هر یک از قسمتهای بدن داشته باشد استفاده می شود و همچنین موقعیت جفت، بند ناف و مایع آمنیوتیک اطراف نوزاد را بررسی می کند. این اسکن همچنین به عنوان اسکن مورفولوژی یا اسکن هفته ۲۰ بارداری شناخته می شود.
سونوگرافی آنومالی در اواسط بارداری بسیار حائز اهمیت میباشد زیرا نتایج سونوگرافی آنومالی نشان دهنده پیشرفت کودک در رحم و کمک به تعیین گراف رشد فرزند است و به تشخیص زودهنگام بیماری های کودک در حال رشد کمک بسیاری میکند. در واقع نتایج حاصل شده از این اسکن نشان می دهد که کودک در حال رشد به طور عادی و به طور معمول در سرعت های معمول در حال رشد است. در صورت نقص، دکتر شما در مورد اقدام اصلاحی که می تواند برای حل هر گونه انحراف کودک از گراف رشد منظم مورد بحث قرار گیرد بحث خواهد کرد.
در این باره میتوان گفت سونوگرافی آنومالی معمولا دقیق هستند و تصویری واضح نشان می دهند. با این حال، همیشه لازم نیست که اسکن ۱۰۰٪ دقیق باشد و نتایج صحیح را در همه زمان ها نشان دهد. زیرا تشخیص ناهنجاری ها در کودک، مخصوصا در اندام های حیاتی، دشوار است و یک اسکن آنومالی ممکن است مشابه باشد یا خیر و ممکن است چندین بار اسکن تکرار شود تا تصویر واضح از جنین بدست بیاید و در این خصوص معمولا به والدین گفته می شود نتایج اسکن ممکن است ۱۰۰٪ دقیق نباشد.
سونوگرافی آنومالی یک سونوگرافی با روند عادی می باشد و هیچ گونه آماده سازی خاصی نمی خواهد، فقط کافی است که مثانه پر باشد زیرا با مثانه خالی انجام نمیشود و بهتر است ۱ لیتر مایعات قبل از انجام بنوشید، در واقع مایع موجود در مثانه، به تکنسین کمک می کند که بهتر فرزندتان را ببینید.
در این سونوگرافی از شکم ناحیه ناف تا استخوان لگن را اسکن میکند پس کار پیچیده ای نمی باشد فقط در زمان سونوگرافی آنومالی، روی یک میز دراز می کشید و سونوگرافی کننده، مبدل را روی شکمتان به حرکت در می آورد. تصاویر فرزندتان روی صفحه، نمایش داده میشود.
حتما بخوانید : انواع سونوگرافی
سونوگرافی آنومالی دارای کاربردهای متعددی است که سبب تحول زیادی در مامایی و در مراقبت های بهداشتی از مادر و جنین و نیز مراقبت های دوران بارداری شده است. در این سونوگرافی بسیاری از ناهنجاری هایی را که منجر به اختلال شکل بدن جنین که در رحم مادر به سر میبرد را تشخیص داد. از قبیل بزرگی سر جنین، عدم تشکیل مغز در جنین، شکاف های ستون فقرات و بیرون زدگی نخاع، ناهنجاری های گوارشی و اختلالات کلیوی در جنین اشاره نمود.
متخصص هنگام سونوگرافی آنومالی، لیستی از اختلالاتی را در اختیار دارد که باید کنترل شود. این اختلالات ممکن است خیلی جدی باشد و حیات جنین را تهدید کند یا ممکن است اختلالی باشد که پس از به دنیا آمدن نوزاد قابل درمان است. بسیاری از اختلالات نظیر آنانسفالی، مشکلات ناحیۀ شکم، دست و پا و نقصهای لولۀ عصبی و حتی مشکلات کلیه به احتمال زیاد تشخیص داده میشود. اما برخی اختلالات نظیر مشکلات قلبی و عروقی یا هیدروسفالی، انسداد دستگاه گوارش یا فتق دیافراگم فقط در نیمی از موارد این مرحله تشخیص داده میشود. اگر هنگام اسکن، اختلالات قابل درمانی تشخیص داده شود، متخصص به پزشک اطلاع خواهد داد تا به محض به دنیا آمدن نوزاد، مراقبتهای لازم را از او به عمل آورند و درمان را آغاز کنند. بسیاری از اختلالات موجود در لیست متخصص بسیار نادر است و جای نگرانی وجود ندارد.
در سونوگرافی آنومالی، تک تک اعضای حیاتی جنین مثل قلب و مغز و کلیه و معده و . بررسی میشود.
این بررسی بسیار حائز اهمیت است و در آن سونوگرافر موقعیت جفت رابررسی میکند. چنانچه جفت در قسمت پایین رحم قرار داشته باشد، پزشک این موضوع را به شما اطلاع خواهد داد. این وضعیت به عنوان افتادگی جفت شناخته شده است، و در سه ماهه سوم سونوگرافی دیگری برای مشاهده محل جفت در رحم و اطمینان از دور بودن آن از دهانه رحم توصیه می شود. جفت پایین حتی در سه ماهه سوم ممکن است خونریزی بیش از حد را در هنگام زایمان ایجاد کند، اما جفت پایین در طول هفته ۱۸ - ۲۰ بارداری باعث ایجاد نگرانی نمی شود.
سونوگرافر در سونوگرافی آنومالی قسمت های بدن جنین را در حین اسکن اندازه گیری می کند و این قسمت ها را با رشد استاندارد در آن دوران بارداری مقایسه می کند.
داروهایی که درشیمی درمانی استفاده می گردند، معمولاً سلول هایی که با سرعت رشد و تقسیم زیاد هستند را بیشتر و زودتر تحت تأثیر قرار می دهند، و از این جهت بر روی سلول های سرطانی و نیز بر برخی از سلول های طبیعی بدن که رشد بیشتری دارند اثر زیادی می گذارند. سلول های سالمی که رشد بیشتری دارند از قبیل مو، مغز استخوان، پوشش مخاطی دهان، بینی و دستگاه گوارش بیش از سلول های دیگر قسمت های بدن تحت تأثیر این داروها قرار می گیرند.
هنگامی که موی سر فرد بیمار شروع به ریزش میکند باید آگاه بود که پوست سر بسیار حساس است و باید از صدمات احتمالی مراقبت شود.
باید تا زمانی که موی سر مجدداً رویش میکند اقداماتی جهت محافظت از پوست سر در مقابل نور خورشید با پوشش های مناسب مثل کلاه های نخی انجام گردد. اما نکته ی قابل توجه این است که این موها پس از دوره درمان و یا حتی در اواخر دوره درمان شروع به رشد همانند روز اول، سالم و به ضخامت قبلی رشد خواهند کرد، تا کنون درمانی برای این ریزش مو پیدا نشده است.
فرد بیمار میتواند از موی تراشیده شده خود کلاه گیس درست کند و در این دوران از آن استفاده نماید و یا از کلاه گیس های آماده و موجود در بازار به راحتی استفاده کند اما درزمانی که تنها یا در محیط دلخواه می باشد آنرا از سر بردارد زیرا با توجه به مدت زمان طولانی استفاده، پوست سر آسیب نبیند.
نکاتی که رعایت آن برای کاهش تهوع موثر است به شرح زیر می باشد :
– هنگام تهوع نفس های عمیق از راه دهان بکشید.
– پرهیز از مصرف غذاهای چرب و سنگین در روز درمان.
– استفاده نکردن از دندان مصنوعی در روز شیمی درمانی.
– آب نبات هایی با اسانس نعناع یا لیمو در دهان خود نگاه دارید.
– در محلی که هستید و بوی غذا باعث تشدید تهوع و استفراغ شما می شود، غذا درست نکنید.
– غذا خوردن در اتاقی که تهویه مناسب دارد.
– وعده های غذاییتان رو زیاد کنید اما در هر وعده به مقدار کم غدا میل کنید.
– استفاده از غذاهای مقوی و مایعات شیرین.
– مایعات سرد مانند آب خنک را بصورت جرعه جرعه و یا با استفاده از نی به طور تدریجی بنوشید.
– پرهیز از نوشیدن قهوه زیرا ممکن است طعم تند آن باعث بیشتر تشنه شدن گردد.
– پیاده روی قبل از مصرف غذا موجب بهبود حال می شود.
– معمولاً بهترین زمان برای خوردن غذا پس از استفراغ می باشد.
– استفاده از های آنتی اسید مانع از احساس سوزش به دنبال استفراغ می شود.
– در صورت اینکه در این دوران هیچ غذایی را نمی توانید تحمل کنید، این مسئله را با پزشک خود درمیان بگذارید زیرا ممکن است نیاز به برخی داروهای تقویتی داشته باشید.
از عوارض جدی و بسیار مهم شیمی درمانی کاهش تعداد انواع سلولهای خونی است که به دلیل از بین رفتن سلولهای تولید کننده خون در مغز استخوان توسط داروی شیمی درمانی است. این عارضه بسیار مرموز و پنهانی ایجاد و بروز پیدا میکند، اما اثرات بسیار جدی بر سلامت بیمار دارد.
در مغز استخوان سه نوع سلول ساخته می شوند :
شیمی درمانی بر هر یک از رده های سلولی تاثیرات و عوارض خود را به جای میگذارد، مثلا کم خونی و یا عفونت در خون که علت آن کاهش گلبول های سفید است و یا کاهش پلاکت های خون که مانع از انعقاد خون می گردد.
نکات مهم :
یکی دیگر از عوارض شیمی درمانی در خانم ها ایجاد مشکل در قائدگی آنهاست که در سنین قبل از یائسگی و جوان باعث توقف عادت ماهیانه بطور موقت یا دائم گردد، البته قطع دائمی عادت ماهیانه ( یائسگی زودرس ) بندرت ایجاد می شود. نکته دارای اهمیت این است که در دوران قطع عادت ماهیانه باز هم احتمال بارداری وجود دارد و این بارداری در نهایت به احتمال زیاد منجر به تولد جنین با نقص می گردد. پس لازم است که در این دوران احتیاط های لازم را جهت جلوگیری از بارداری انجام دهند.
از سایر عوارض شیمی درمانی میتوان به گرگرفتگی، خستگی که می تواند ناشی از کم خونی باشد، زخم های دهانی، افزایش وزن و اسهال می باشد که هر یک با احتمال کمتری می توانند ایجاد شوند اشاره کرد البته باید توجه داشت که تمامی این عوارض مقطعی بوده و پس از اتمام درمان، پس از مدتی بهبود می یابند.
چنانچه در زمان تشخیص سرطان بیمار باردار باشد، باید حتما پزشک معالج خود را از این امر آگاه سازد تا الگوهای درمانی را انتخاب کند که کمترین صدمه به جنین برسد. بسیاری از داروهای شیمی درمانی بسته به مرحله رشد جنین می توانند عارضه ای برای جنین ایجاد کنند.
زمانی که سلولهای سرطانی در بدن شروع به رشد و زیاد شدن میکنند، رفته رفته عروق خونی را در اطراف خود به وجود می آورند که این عروق با سیستم خونی بدن مرتبط می شوند و سلول های سرطانی از طریق این عروق خونی و یا لنفاوی به سایر قسمتهای بدن انتقال می یابند و در دیگر نقاط این سلول ها رشد میکنند و موجب کانون جدید دیگری از تومور در بدن می شوند. این سلول ها با سرعت بسیار زیادتری نسبت به سلول های طبیعی رشد و تکثیر می شوند و مانند سایر سلول ها مراحل تقسیم سلولی را پشت سر می گذارند.
در واقع شیمی درمانی در سرطان ، نوعی درمان از درمان های سرطان است که دارو وارد بدن میشود. در شیمی درمانی به وسیله استفاده از داروهای شیمیایی، سعی میکنند تا رشد سلولهای سرطانی متوقف سازند، و در صورتی که این سلول ها مناطق دیگری از بدن را فراگرفته باشند باعث از بین رفتن آنها در همه جای بدن میشود و همچنین این روش موجب انهدام و مرگ این سلول ها نیز می گردد.
در واقع زمانی که تشخیص داده شود ممکن است سلول های سرطانی وارد سایر نقاط بدن فرد بیمار شده باشد بهتر است شیمی درمانی آغاز گردد، این روش درصد انتقال و گسترش این سلول ها را در سایر نقاط بدن و عود تومور در محل عمل را کاهش میدهد و بر روی مرحله ی تقسیم سلولی تاثیر گذاشته و این مرحله از رشد تومور سرطانی را مختل نموده ، حتی در برخی موارد برای کوچک کردن اندازه تومورهای بزرگ قبل از عمل جراحی از این روش نیز استفاده می شود
در روش شیمی درمانی پس از درمان قابلیت تکثیر را از دست میدهند و یا تحت تاثیر قرار گرفته و آسیب پذیر می شوند و توانایی ترمیم را از دست میدهد.
اما در شیمی درمانی تمامی سلول هایی که قابلیت تکثیر دارند تحت تاثیر قرارمیگیرند و هم سلول های سرطانی و سلول های سالم فرد بیمار، البته که تاثیر آن بر روی سلول هایی که رشد بیشتری دارند بیشتر نیز خواهد بود به همین دلیل این روش از درمان دارای عوارض جانبی می باشد که بعد از گذشت از دوره درمان برگشت پذیر هستند.
نوع داروهای شیمی درمانی بر طبق خصوصیات غده سرطانی، میزان پیشرفت بیماری و وضعیت عمومی بیمار متفاوت و توسط پزشک متخصص انکولوژی تعیین می گردد. بدین جهت درمان بیماری با بیمار دیگر قابل مقایسه نیست و در هر بیماری درمان و نتیجه متفاوت است.
نکته بسیار مهم در روند شیمی درمانی تاثیر آن بر روی تمام سلول های بدن است که در جراحی و پرتو درمانی اینگونه نمی باشد.
ماموگرافی دیجیتال و ۳ بعدی یک نوع ماموگرافی با تکنولوژی پیشرفته دیجیتالی است که مزیت های علمی موثری نسبت به ماموگرافی معمولی دارد که در این روش تصاویر اشعه ایکس گرفته شده میتواند به صورت یک فایل دیجیتالی به روی کامپیوتر ذخیره گردد، و از این جهت متخصص رادیولوژی می تواند تصاویر را بزرگ و کوچک نموده و روی تصاویر زوم کند، ماموگرافی دیجیتال و ۳ بعدی حتی سایه روشن تصویر را تنظیم میکند و ناهنجاری هایی که به صورت معمول دیده نمی شدند، آشکار شده و قابل مشاهده باشد.
نکته هم این است که تصاویر ماموگرافی دیجیتال را می توان روی دیسک نیز ثبت کرد و این نوع ذخیره کردن باعث سهولت و دسترسی آسان بعدی را فراهم مینماید. در این صورت تصویر دیجیتالی ذخیره شده را می توان در هر پایانه کامپیوتری در هر کجای مرکز درمانی مشاهده کرد و برای مشاوره گرفتن به مراکز درمانی دیگر هم ارسال نمود.
تصاویر دیجیتالی از در کمتر از ۱۰ ثانیه آماده می گردد و این در حالی است که ماموگرافی معمولی با استفاده از فیلم اشعه ایکس ۵ تا ۱۰ دقیقه زمان می برد.
● ماموگرافی سه بعدی
در سالهای اخیر با پیشرفت تکنولوژی روش جدیدی برای تصویربرداری از به نام « توموسنتز دیجیتال » ابداع شده مورد بررسی قرار گرفته است که در این روش میتوان از چند زاویه مختلف را تصویربرداری کرد و مورد بررسی قرارداد. پس در این روش ابداعی نتیجتا شما به جای یک تصویر منفرد، مجموعه ای از تصاویر سطح مقطع های به دست می آورید و در کامپیوتر می توانید این تصاویر را به صورت سه بعدی شبیه سازی کنید.
این روش مشکل روی هم افتادن ساختارهای که حتی ممکن است منجر به پنهان شدن و مخفی ماندن سرطان گردد را رفع نموده و درصد تشخیص ضایعات را افزایش میدهد و هم میتواند احتمال نتایج مثبتی که کاذب هستند را کاهش دهد.
● شناسایی با کمک کامپیوتر
متخصصان رادیولوژی برای شناسایی دقیق تر و تشخیص درست مناطقی که در دچار مشکل هستند از کامپیوتر بعد از ماموگرافی استفاده میکنند. در واقع متخصصین از این سیستم ها که معمولا از نرم افزارهای پیچیده کامپیوتری هستند استفاده می کنند و در این صورت این سیستم ها می توانند الگوهایی که اغلب با سرطان همراه اند را تشخیص دهند و با هشدار دادن به متخصص رادیولوژی او را وادارند که نگاه دقیق تری برای تشخیص به آن قسمت بیندازد.
برای استفاده از این کمک تشخیصی کامپیوتری نیاز است که ابتدا تصاویر ماموگرافی شده به صورت دیجیتالی تبدیل شده باشند. در واقع میتوان به این نکته مهم اشاره کرد که پیدا کردن محل های ذرات کلسیمی و مکان یابی توده ها ( توده ) به کمک تشخیص کامپیوتری به همان اندازه چشم انسان خوب و دقیق عمل می کند. تحقیقات در این زمینه نشان داده اند سیستم های تشخیص با کامپیوتر میزان تکرار ماموگرافی و نمونه برداری بافتی را بالا برده اند و در نهایت احتمال شناسایی سرطان را تا ۲۰ درصد افزایش داده اند.
در حال حاضر با وجود تمام مشکلاتی که ماموگرافی در تشخیص درست سرطان دارد، اما هنوز هم بهترین و دقیق ترین ابزار برای تشخیص سرطان در مراحل اولیه آن است. امروزه کیفیت ماموگرافی ها بسیار افزایش یافته و میزان اشعه ای که برای گرفتن آنها به کار می رود کاهش یافته است. تحقیقات نشان داده است که انجام ماموگرافی های منظم از ن توانسته در دهه های اخیر در کشورهای زیادی از مرگ و میر ناشی از سرطان بکاهد.
ماموگرافی و نحوه انجام ماموگرافی معاینه اشعه ایکس است برای تشخیص بیماری سینه در خانم هایی که دچار مشکلات هستند، از جمله توده، درد یا ترشح نوک سینه. این روش امکان تشخیص سرطانهای ، تومورهای خوش خیم و کیست را می دهد.
ماموگرافی نمی تواند ثابت کند که یک منطقه غیر طبیعی سرطان است، اما اگر به ظن قابل توجهی از سرطان منجر شود، بافت برای انجام بیوپسی برداشته می شود. ممکن است بافت توسط سوزن یا بیوپسی جراحی باز برداشته شود و تحت میکروسکوپ مورد بررسی قرار گیرد تا مشخص شود آیا این سرطان است یا خیر.
ماموگرافی حدود ۳۰ سال است که مورد استفاده قرار می گیرد و در ۱۵ سال گذشته پیشرفت ها به شدت بهبود بخشیده است. امروزه تجهیزات اختصاصی که فقط برای اشعه X مورد استفاده قرار می گیرند، مطالعاتی را تولید می کنند که از نظر کیفیت بسیار بالا اما با دوز پرتویی کم است. خطرات پرتوها ناچیز در نظر گرفته می شوند.
توسعه فناوری ماموگرافی دیجیتال امکان بهبود تصویربرداری از را فراهم می کند، به ویژه برای ن کمتر از ۵۰ سال، نی که دارای بافت متراکم هستند و نی که پیش از یائسگی یا پری منوپوز هستند. ماموگرافی دیجیتال تصاویر الکترونیکی از سینه ها را فراهم می کند که می توانند با استفاده از فناوری رایانه، ذخیره شده در رایانه ها، و حتی به صورت الکترونیکی در مواقعی که دسترسی از راه دور به ماموگرافی لازم باشد، منتقل شوند. روش انجام یک ماموگرافی دیجیتال اساساً به همان روش ماموگرافی استاندارد انجام می شود.
ماموگرافی غربالگری، پرتونگاری از است که برای تشخیص تغییرات در نی که علامت یا علائمی از سرطان ندارند، استفاده می شود. معمولاً شامل ۲ اشعه X از هر است. با استفاده از ماموگرافی می توان توموری را که احساس نمی شود تشخیص داد.
ماموگرافی تشخیصی، پرتونگاری از است که برای تشخیص تغییرات غیرمعمول ، مانند توده، درد، ضخامت یا ترشح نوک یا تغییر اندازه یا شکل استفاده می شود. از یک ماموگرافی تشخیصی نیز برای ارزیابی ناهنجاری ها تشخیص داده شده در یک ماموگرافی غربالگری استفاده می شود. این یک ابزار اساسی پزشکی است و فارغ از سن خانم، در تغییرات مناسب است.
پرتوهای ایکس از پرتوهای انرژی الکترومغناطیسی نامرئی برای تولید تصاویری از بافت های داخلی، استخوان ها و اندام های موجود در فیلم استفاده می کنند. اشعه X استاندارد به دلایل بسیاری از جمله تشخیص تومور یا صدمات استخوانی انجام می شود.
اشعه ایکس با استفاده از اشعه خارجی برای تولید تصاویر از بدن، اندام های آن و سایر ساختارهای داخلی جهت اهداف تشخیصی ساخته می شود. پرتوهای ایکس از درون ساختارهای بدن بر روی صفحات مخصوص درمان ( مانند فیلم دوربین ) عبور می کند و یک تصویر از نوع " منفی " ساخته می شود ( هرچه ساختار آن محکم تر باشد، سفیدتر از آن در فیلم ظاهر می شود ).
بله، مردان هم دچار سرطان میشوند اما نسبت میزان بروز این بیماری در مردان به خانم ها معمولا کمتر از یک به صد میباشد و به طور کلی بیماری نادری محسوب میشود.
میزان خطر در طول عمر برای مردان عادی ۰٫۱ درصد، در موتاسیون ژن BRCA 1 یک درصد و درموتاسیون ژن BRCA 2 شش درصد میباشد.
به طور کلی عوامل خطرساز برای سرطان در مردان به طور کلی مشابه عوامل خطرساز در خانم ها می باشند.
همچنین میتوان از عوامل ژنتیک و فامیلی، مصرف استروژن، تستوسترون ویا فیناستراید، بیماری هایی مانند ارکیت(عفونت بیضه ها)، چاقی، بی تحرکی، رادیوتراپی و تماس با مواد شیمیایی مانند بنزین را نیز نام برد.
خیر زیرابه دلیل نادر بودن و شیوع بسیار پایین این بیماری توصیه ای برای غربالگری وجود ندارد.
حتی در مردان با تست ژنیتک مثبت ناقلین موتاسیون ژن( BRCA 1,2) هم توصیه مشخصی برای غربالگری وجود ندارد.
معمولا در مردان سرطان در سنین بالا رخ میدهد. این بیماری به صورت توده ای سفت و بدون درد بروز می یابد که اغلب پشت ناحیه رنگی مرکزی قرار گرفته است.
تشخیص این بیماری همانند روشی است که برای خانم ها انجام میگردد یعنی ماموگرافی و نمونه برداری.
برای درمان این بیماری از همان روشی استفاده می گردد که برای خان ها انجام میشود. روش درمان جراحی که شامل برداشتن کل بافت ی و نمونه برداری از غده لنفاوی نگهبان میشود. شیمی درمانی، پرتودرمانی و هورمون درمانی نیز با همان معیارها و به همان روش انجام میشود که در خانمها انجام میشود.
خیر بلکه در هر مرحله از سرطان میزان خطر در آقایان و خانم ها به یک اندازه است.
سرطان در مرد دلیل کافی برای انجام تست ژنتیک برای او است. در صورت مثبت شدن تست ژنتیک لازم خواهد شد فرزندان وی نیز از این بابت مورد بررسی قرار بگیرند. این موضوع به خصوص در دختران این فرد اهمیت پیدا میکند چرا که در فرزندان پسر حتی با وجود موتاسیون ژنی احتمال بروز سرطان بسیار پایین است اما دختران پرخطر محسوب خواهند شد.
در واقع به بزرگ شدن بافت ی در مردان ژنیکوماستی گفته میشود. در واقع بافت زمینه ای برای تشکیل در مردان هم وجود دارد و در صورت رسیدن محرک های خاصی (مانند هورمون ها) بافت ی شروع به رشد می نماید.
در شرایط خاص ژنیکوماستی فیزیولوژیک یعنی ژنیکوماستی که بیماری محسوب نمیگردد:
عوامل زیادی میتوانند زمینه ساز بروز ژنیکوماستی گردند مانند :
بله، گاهی ژنیکوماستی یکطرفه است و این حالت به خصوص در ژنیکوماستی فیزیولوژیک که در زمان بلوغ ایجاد میشود شایع است.
خیرنمیتوان گفت این بیماری زمینه ساز سرطان است، اما بعضی سرطان ها مانند سرطان ریه و سرطان بیضه ممکن است ژنیکوماستی ایجاد کنند و لازم است بیماران از این بابت بررسی شوند. بنابراین ژنیکوماستی نمیتواند خودش علت سرطان باشد بلکه ممکن است نتیجه سرطان باشد.
ژنیکوماستی معمولا با معاینه توسط پزشک تشخیص داده میشود، در زمان هایی که بافت ی حداقل به اندازه دو سانتی متر لمس گردد .در شرایطی که شکی در این رابطه وجود داشته باشد و یا مشکوک به سرطان باشیم از روشهای تصویربرداری مانند ماموگرافی و سونوگرافی استفاده میشود. از MRI برای تشخیص مشکلات مردان استفاده نمیشود.
زمانی که شک به احتمال توده سرطانی مطرح باشدنمونه برداری لازم میشود، اما معمولا برای تشخیص ژنیکوماستی نیازی به نمونه برداری نیست.
به غیر از شرح حال بیمار و معاینه دقیق، آزمایش خون از نظر وضعیت هورمون های تیرویید و هومونهای جنسی و کارکرد کلیه و کبد و گاهی سونوگرافی از بیضه ها ضروری است.
زمانی که ژنیکوماستی وقتی تازه ایجاد شده باشد معمولا با برطرف شدن عامل زمینه ای آن، اغلب به تدریج پسرفت می کند اما وقتی طول کشیده باشد(بیش از یک سال) بعید به نظر میرسد که پسرفت کند. در ژنیکوماستی فیزیولوِژیک و در مواردی که علت ژنیکوماستی شناخته شده و درمان شود، معمولا بیمار به مدت چند ماه تحت نظر گرفته میشود و ممکن است در این فاصله ژنیکوماستی بهبود یابد.
در این رابطه از تاموکسی فن استفاده شده و تا حدودی موثر گزارش شده است. این دارو به خصوص در ژنیکوماستی های دردناک برای کنترل درد با نتایج خوبی همراه بوده است.
تشخیص علت ایجاد ژنیکوماستی لازم است چرا که میتواند علامت بیماری مهمتری باشد. اما درمان ژنیکوماستی به خودی خود ضرورت نداشته و فقط وقتی درد ایجاد کند و یا بیمار از شکل ظاهری آن ناراضی باشد انجام میشود. بیماری که با ژنیکوماستی خود مشکلی ندارد اگر در بررسی ها هم مشکلی نداشته باشد نیاز به درمان نخواهد داشت.
به طور کلی از آنجا که ژنیکوماستی موجب افزایش خطر سرطان نمی شود، پیگیری این بیماری ضرورتی ندارد.
در شرایطی که ژنیکوماستی دردناک باشد و یا بیمار از ظاهر آن ناراضی باشد نیاز به درمان خواهد داشت که بهترین درمان این بیماری جراحی است. اما بسیاری از بیماران نیاز به درمان نخواهند داشت.
روش های معمول جراحی برداشتن بافت ی از زیر پوست و لیپوساکشن می باشند.
عکس رنگی رحم یکی از روش های تشخیصی شیوه ی تصویربرداری با اشعه ایکس است که معمولاً برای بررسی آناتومی رحم و لوله های رحمی میباشد. عکس رنگی رحم یا هیستروسالپنگوگرافی روشی است برای بررسی اختلالات دهانه رحم، ناهنجاری های بارداری و بخشی از دلایل سقط جنین مکرر، تنبلی تخمدان و ناباروری و یا علت تأخیر باروری، در واقع پزشک با این تست از وضعیت داخلی رحم و لوله های رحمی مطلع می گردد و با توجه به نتایج حاصل از تست، در مورد نحوه درمان تصمیم خواهد گرفت.
همان طور که می دانید، تصویربرداری از نقاط بدن با اشعه ایکس، توسط پرتوهای یونیزان انجام می شود تا تصاویری از داخل بدن مشاهده شود که قدیمی ترین روش تصویر برداری پزشکی محسوب می شود. در فلورسکوپی، امکان مشاهده اندام در حال حرکت فراهم می شود. تصویربرداری با اشعه ایکس شامل قرار دادن بخشی از بدن در معرض دوز کمی از پرتوهای یونیزان برای تولید تصاویری از داخل بدن است.
اشعه X قدیمی ترین و رایج ترین روش تصویربرداری پزشکی است. فلوروسکوپی تکنیک خاصی است که با استفاده از اشعه ایکس انجام میشود و امکان مشاهده اندامهای داخلی در حال حرکت را فراهم میسازد.
عکس رنگی رحم، دارای مزایایی میباشد از قبیل اینکه یکی این که روش غیر تهاجمی است و نیاز به جراحی ندارد، و همچنین مدت زمان انجامش کوتاه است و اطلاعات خوبی درباره اختلالات لوله فالوپ به پزشک می دهد و برای رفع مشکلات سقط جنین می توان از آن استفاده کرد.
از دیگر فایده عکس رنگی رحم، رفع انسداد لوله فالوپ بوده و هیچ عوارضی هم روی بدن بیمار باقی نمی گذارد. البته عکس رنگی محدودیت ها به این صورت است که عکس رنگی رحم، فقط داخل رحم و لوله های رحم را نشان می دهد و اختلال تخمدان یا مشکلات دیواره رحم و بررسی سازه لگن از طریق این عکس قابل تشخیص نیست. اگر شما مشکل ناباروی داشته باشید، عکس رنگی رحم ممکن است کمک شایانی به پزشک برای تشخیص ارائه نکند.
نحوه انجام این عکس برداری با بیهوشی و بدون بیهوشی ( داروی بی حسی ) انجام می شود و معمولا بین ۳۰ تا ۶۰ دقیقه طول کشیده و نتیجه آن ظرف ۲۴ ساعت توسط رادیولوژیست آماده می شود و خطری برای بیمار ندارد. لذا انجام عکس رنگی رحم با بیهوشی، متداول شده است. عکس رنگی رحم با سونوگرافی رنگی جنین فرق دارد.
این تصویربرداری با مواد حاجب انجام میگیرد و با تزریق ماده حاجب، امکان تصویربرداری فراهم شده و رادیولوژیست قادر است که با فلورسکوپی، آناتومی رحم را عکس برداری کند. هنگام عکس برداری رنگی از رحم و لولههای رحمی از مواد حاجب محلول در آب پر میشود و به این ترتیب رادیولوژیست قادر است تا با استفاده از فلوروسکوپی به مشاهده آناتومی رحم و بررسی عملکرد آن بپردازد.
مثلا در صورتی که لولههای رحمی انسداد داشته باشد و با وجود چسبندگی رحم، شانس باروری کاهش می یابد. در این روش با استفاده از اشعه x و ماده حاجب چسبندگی های درون رحمی، پولیپ، فیبروم و برخی دیگر از مشکلاتی که سبب انسداد لوله ها و جلوگیری از لقاح تخمک و اسپرم می گردد، قابل تشخیص است.
عکس گرفته شده بر روی فایل های کامپیوتری قابل ذخیره و توسط رادیولوژیست به پزشک معالج ارسال می شود و نیازی به پرینت گرفتن روی ورقه های رادیولوژی را ندارد.
در مواقعی ترس هنگام عبور کانتر از واژن، باعث مقاومت و یا درد خفیف در بانوان، سبب میشود که آن ها از انجام این فرآیند اجتناب کنند. لذا، بیهوشی نیم ساعته این کمک را می کند که به دلیل نبود مقاومت در برابر قرار دادن وسایل داخل واژن، کاهش تعدد عکس های گرفته شده و کاهش تابش اشعه را شاهد باشیم که از میزان تزریق داروی حاجب به داخل لوله ها می کاهد. در مواقع بیهوشی، اسپاسم ناشی از اضطراب و یا درد، از بین رفته و دارو، راحت تر از لوله عبور می کند.
بهترین زمان عکس رنگی رحم، ۷ روز پس از قاعدگی بوده و بایستی قبل از تخمک گذاری انجام شود تا از عدم بارداری شما در طول آزمایش، اطمینان حاصل شود. برای مشاهده سازه های اطراف رحم، باید توصیه های درمانی پزشک را در ۲۴ ساعت پیش از عکسبرداری رعایت کنید. معمولا پیش از عمل عکس رنگی رحم، داروی ضد درد خوراکی به شما داده می شود تا بی حسی موضعی داشته باشد. هر نوع وسایل فلزی باید از بدن دور نگه داشته شود تا روند تصویر برداری را مختل نکند.
حتما بخوانید : انواع سونوگرافی
بعد از انجام تست هیستروسالپنگوگرافی یا عکس رنگی رحم ممکن است ۳۰ دقیقه تحت نظر باشید تا احتمال بروز واکنش های آلرژیک و یا خونریزی های ناراحت کننده در شما بررسی شود.
در این مورد میتوان گفت بستگان درجه یک فرد بیمار تقریبا دو برابر افراد عادی جامعه در معرض خطر سرطان قرار دارند. اما با این وجود “پرخطر” محسوب نمی شوند بجز موارد خاص که عبارتند از:
به طور معمول نیاز به انجلم تست نیست مگر در شرایط و حالت های خاصی که در پاسخ سوال قبل ذکر شد. در این شرایط خاص توصیه میشود که فرد مبتلا تست ژنتیک بدهد و تا زمانی که از منفی شدن تست اطمینان حاصل نشود بستگان درجه اول پرخطر محسوب می گردند.
فقط در موارد خاصی که قبلا به آن اشاره نموده ایم بهتر است غربالگری در سن پایینترانجام شود، در گروه پرخطر لازم است غربالگری هر ۶ ماه انجام شود و از سن ۲۵ سالگی شروع شود ودربقیه موارد فقط غربالگری معمول توصیه میشود یعنی ماموگرافی و معاینه توسط پزشک از سن ۴۰ سالگی و موارد دیگری که در بحث غربالگری آمده است.
به طور کلی ۷۰ درصد سرطان های زمینه خانوادگی ندارند. از ۳۰ درصد باقیمانده یک سوم آن (۱۰درصد) وابسته به ژن های BRCA یک و دو هستند. در ۲۰ درصد باقیمانده زمینه خانوادگی وجود دارد ولی ژن مربوطه قابل شناسایی نیست.
لزوما نه، همان طور که در سوال قبل گفته شده در ۷۰ درصد موارد سرطان یک بیماری غیر وابسته به خانواده است. اما اگر تست ژنتیک مثبت در خانواده باشد میتوان برداشت کرد که آن خانواده مربوط دارای زمینه سرطان است اما با استفاده از تست ژنتیک میتوان تک تک افراد خانواده را از نظر زمینه ژنتیک مشخص نمود یعنی اگر در خانواده ای ژن سرطان (BRCA 1, 2 )شناسایی شده باشد، خطر بروز سرطان در هرکدام از اعضای خانواده که آن موتاسیون را نداشته باشند برابر افراد عادی جامعه خواهد بود.
درباره این سایت